Uge 28/33 - 2018
Tuberkulose i 2017
Havbakterier i badevand
Høj forekomst af vestnilfeber i Central- og Sydeuropa i sommeren 2018
Tuberkulose i 2017
I 2017 blev der anmeldt 275 tilfælde af tuberkulose (TB). Dette er det laveste antal siden midten af 1980’erne, hvor der blev påvist ca. 300 tilfælde. Forekomsten af TB har vist en nedadgående tendens siden 2001, og efter mindre stigninger i 2012 og 2015 har der været et særligt kraftigt fald de seneste 2 år, figur 1.
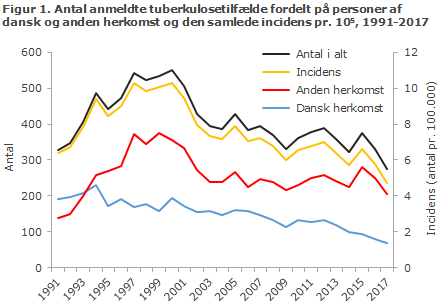
Faldet har været observeret i alle grupper, både blandt etniske danskere, blandt personer af anden herkomst end dansk, herunder blandt andengenerationsindvandrere. Omtrent det samme lave antal forventes i 2018, hvor der på nuværende tidspunkt (10/8 2018) er anmeldt 152 tilfælde, heraf 39 af dansk herkomst.
Tuberkulosebekæmpelsen i Danmark har i mange år været baseret på passiv case-finding og aktiv smitteopsporing blandt kontakter til påviste tilfælde og eventuelt identificeret smittekilde (index-case). I de senere år har der med succes også været gennemført aktiv case-finding i risikomiljøer specielt i København, hvor man han fundet en meget høj andel af patienter med aktiv TB, EPI-NYT 51a/12 og 12/13.
Nyt nationalt tuberkuloseprogram
Publikationen ”Tuberkulosebekæmpelse i Danmark. Et nationalt tuberkuloseprogram” blev udgivet i 2010. En ekspertgruppe har nu opdateret dette med titlen ”Tuberkulosebekæmpelse i Danmark. Et nationalt tuberkuloseprogram 2018”.
I programmet peges der blandt andet på, at indsatsen for at finde tilfælde af aktiv TB blandt asylansøgere, kvoteflygtninge og familiesammenførte bør styrkes og ensrettes. Men også tilfælde af latent TB er vigtige at påvise, da forebyggende behandling kan reducere risikoen for progression til aktiv TB væsentligt. Derfor er kapitlerne om metoder til påvisning af latent TB og om forebyggende behandling også blevet gennemgribende revideret.
Diagnostik-kapitlet har også gennemgået en større revision. Ved mistanke om TB udføres mikroskopi og dyrkning i Afdeling for Tuberkulose og Mykobakterier på Statens Serum Institut (SSI). Der tilføjes automatisk én PCR-undersøgelse for M. tuberculosis for nye patienter. Denne PCR-analyse indeholder hurtig genotypisk resistensbestemmelse for de to vigtigste tuberkulosemedikamenter; isoniazid og rifampicin. Mikroskopi-positive prøver, som er negative for M. tuberculosis ved PCR-undersøgelse, får straks lavet PCR for atypiske mykobakterier. Ændringerne har medført, at infektionstype og resistensforhold opklares hurtigere end tidligere, så der hurtigere kan initieres korrekt behandling, hvorved smittespredning reduceres.
Derudover er principperne for behandling af følsom og resistent TB blevet opdateret. Yderligere indeholder programmet særskilt omtale af TB i centralnervesystemet og af TB hos børn, herunder overvejelser om BCG-vaccination af børn. Endelig er kapitlet om infektionshygiejniske forholdsregler ved TB også opdateret.
TB blandt danske mænd
I 2017 var der tre gange så mange tilfælde blandt danske mænd som kvinder. Der er påvist fortsat smittespredning i særlige risikomiljøer, EPI-NYT 50/16 og 3/18, og specielt midaldrende danske mænd har i mange år haft en øget forekomst af TB. Figur 2 viser incidensen af TB for danske mænd på 25 år og derover, i perioden 1995-2017, opdelt på 5-årsperioder (sidste periode dog kun 3 år).
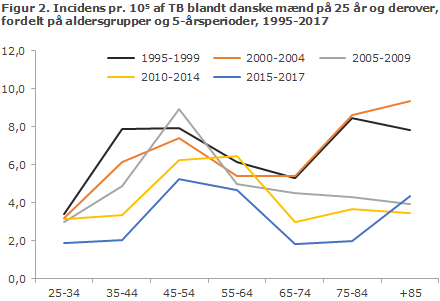
Ud over at hyppigheden af TB er faldet i de enkelte 5-årsperioder hen over tid, ser det også ud til, at alder for højeste incidens har flyttet sig opad hen over tid fra 35-55 år i perioden 1995-99 til 45-54 år for øvrige perioder, fraset for 55-64 år i perioden 2010-14. Dette tyder på, at TB især bliver ved at forekomme i samme risikogruppe af danske mænd, selvom de bliver ældre.
Der ses også et fald i incidensen af TB diagnosticeret blandt ældre danske mænd over 65 år i perioden 2005-17 sammenlignet med 1995-2004. Dette tyder på, at antal mænd smittet med TB i ungdommen, og hvor sygdommen først bryder ud eller bliver reaktiveret langt oppe i alderen, er faldende.
Udviklingen er positiv, men hvis WHO-langtidsmålet om elimination af TB i Danmark og resten af verden senest i år 2050 skal nås, er der brug for både øget TB-kontrol blandt etniske danskere, herunder aktiv case-finding/screening i risikogrupper også udenfor københavnsområdet, og blandt personer af anden herkomst, som kommer til landet fra TB-høj-incidens områder enten som asylansøgere, flygtninge, migranter eller i forbindelse med familiesammenføring.
Det er i den sammenhæng glædeligt, at Dansk Røde Kors i 2017, i samarbejde med TB-eksperter, har revideret sin strategi for screening af asylansøgere med det formål at gøre screeningen endnu mere effektiv. Til gengæld er det bekymrende, at kommunerne ikke længere har pligt til at tilbyde tilflyttere udenfor asylsystemet, men stadig med øget risiko for TB, en helbredsscreening for infektionssygdomme, herunder TB. Den lave forekomst af tuberkulose i midten af 1980’erne og efterfølgende stigning i antallet af tilfælde viser, at det er vigtigt med en vedholdende indsats, da sygdommen ellers har tendens til at vende tilbage, så snart der slækkes på indsatsen.
Mikrobiologisk udvikling
Sammenlignet med 2016, EPI-NYT 3/18, sås i 2017, for såvel danskere som indvandrere, et fald i andelen af mikroskopi-positiv lunge-TB og dermed et fald i andelen af smitsom lunge-TB. Det største fald sås blandt danskere, fra 72 % til 54 %, mens andelen faldt fra 52 % til 47 % blandt indvandrere. Faldet er et udtryk for, at TB-patienterne diagnosticeres tidligere i sygdomsforløbet, hvilket kan hænge sammen med en mere aktiv screeningsindsats i risikogrupper, især i københavnsområdet. Udviklingen er under alle omstændigheder glædelig, da hurtigere diagnose betyder potentielt færre komplikationer for den enkelte TB-patient og mindre smittespredning til gavn for samfundet. Det er også positivt, at der i 2017 kun blev påvist isoniazid monoresistens hos tre patienter, hvilket er under vanligt niveau, og MDR-TB hos to patienter, hvor der tidligere har været en tendens til stigning i antallet af tilfælde. Det skal dog bemærkes, at der på nuværende tidspunkt er påvist fire MDR-TB tilfælde i 2018, hvoraf tre danskere er en del af samme smittekæde. Dette illustrerer, hvor hurtigt situationen kan ændre sig.
Typning af bakterier fra de dyrkningspositive patienter i 2017 viser, at en bestemt smittekæde ”C2/1112-15” fortsat dominerer med 18 % af alle typebestemte tilfælde i Danmark sammenlignet med 16 % i 2016. Det ses endvidere, at andelen af ikke-danskfødte patienter, i denne tidligere rent danske smittekæde, fortsat er stigende og nærmer sig 50 %. Der er derfor fortsat behov for stor opmærksomhed over for denne smittekæde, som er den største, der er registreret i Skandinavien.
(L. Krause Knudsen, P.H. Andersen, Afdeling for Infektionsepidemiologi og Forebyggelse, T. Lillebæk, Afdeling for Tuberkulose og Mykobakterier)
Havbakterier i badevand
Den varme sommer har medført badevandstemperaturer over 20˚ celsius langs flere kyster i Danmark. Det giver mulighed for øget vækst af de såkaldte havbakterier, specielt i de indre farvande hvor saltindholdet er lavest.
Havbakterier er en samlebetegnelse for vibrio- og shewanella-bakterier, der findes i havvand, hvoraf nogle kan være sygdomsfremkaldende hos mennesker (EPI-NYT 18-19/08).
Det Europæiske Center for Sygdomsforebyggelse og –kontrol (ECDC) har udviklet en matematisk model, der vurderer risikoen for forekomst af havbakterier i de nordeuropæiske farvande på baggrund af vandtemperatur og saltindhold (Vibrio Map Viewer). Hen over sommeren har risikoen for vækst af vibrio-bakterier været vurderet som middel til høj langs de fleste kyster i Danmark bortset fra Vesterhavet.
Infektioner med havbakterier er sjældne, men kan vise sig som sår- og øreinfektioner typisk forårsaget af S. algae, V. alginolyticus, V. parahæmolyticus, V. cholerae eller V. vulnificus. Infektionerne er som regel godartede og kræver oftest ikke systemisk antibiotisk behandling. I nogle tilfælde ses alvorligere hudinfektioner med V. vulnificus med risiko for sekundær spredning til blodbanen, dette vil særligt være tilfældet for personer med svækket immunforsvar. Disse infektioner kan have en høj dødelighed.
Personer der har et svækket immunsystem, og som har sår på huden, skal derfor være forsigtige ved badning i havvand, især når badevandstemperaturen er høj. Læger bør også være særligt opmærksomme på undersøgelse for havbakterier ved sårinfektioner, hos immunsvækkede personer der har badet. Ved mistanke om infektion med havbakterier indsendes relevant prøvemateriale til den lokale mikrobiologiske afdeling, som vanligt, gerne med en bemærkning om ”obs. havbakterie”.
I Danmark er vandbårne infektioner anmeldelsespligtige ved klinisk diagnose og mistanke til særlig vandforsyning dvs. smittekilde. Infektioner med havbakterier betragtes som vandbårne infektioner og bør anmeldes på formular 1515 til Styrelsen for Patientsikkerhed og Statens Serum Institut.
(T.G. Krause, S. Ethelberg, Afdeling for Infektionsepidemiologi og Forebyggelse, K. Fuursted, Afdeling for Bakterier, Parasitter og Svampe, A. Dalsgaard, Københavns Universitet)
Høj forekomst af vestnilfeber i Central- og Sydeuropa i sommeren 2018
ECDC, Det Europæiske Center for Sygdomsforebyggelse og –Kontrol, har rapporteret om usædvanligt mange lokale tilfælde af vestnilfeber i flere lande i Central- og Sydeuropa hen over sommeren 2018. Rejsende til de berørte områder skal beskytte sig imod myggestik, og behandlende læger skal være opmærksomme på sygdommen hos hjemvendte rejsende.
ECDC har netop udsendt en advarsel om en usædvanlig høj forekomst af vestnilfeber hen over sommeren 2018 i flere lande i Central- og Sydeuropa.
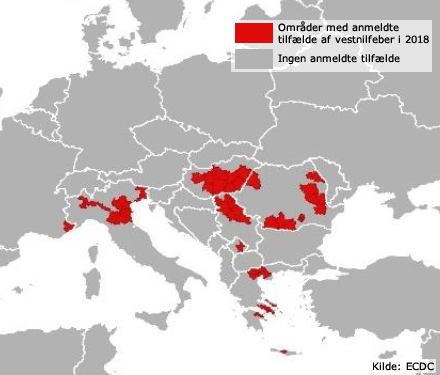
Indtil den 9. august var der påvist i alt 335 bekræftede eller sandsynlige lokalt erhvervede tilfælde af vestnilfeber, fordelt på følgende lande: Italien 123, Serbien 102, Grækenland 59, Rumænien 23, Ungarn 23, Frankrig 3 og Kosovo 2 (se figur 3).
Til sammenligning blev der i årene fra 2014 til 2017 i den samme sommerperiode kun rapporteret om 5-45 tilfælde per år. Sæsonen for vestnilfeber i Europa er også begyndt et par uger tidligere i 2018 end normalt. I alt 64 områder inden for de pågældende lande er berørt. Heraf er der 13 områder, som ikke har haft tilfælde af vestnilfeber i årene 2014-2017.
Medianalderen for de rapporterede tilfælde er 64 år. Der er dobbelt så mange mænd som kvinder. Der er foreløbig i 2018 rapporteret om 17 dødsfald: 9 i Serbien, 3 i Grækenland, 3 i Italien, 1 i Kosovo og 1 i Rumænien.
Figur 3. Fordelingen af humane tilfælde af vestnilfeber i Europa hen over sommeren 2018 frem til 9. august. (Kilde: ECDC)
Der er også set flere udbrud af vestnilfeber blandt heste i de berørte områder denne sommer. I 2018 er der indtil videre rapporteret om 16 udbrud af vestnilfeber hos heste (11 i Italien, 3 i Ungarn og 2 i Grækenland). Til sammenligning sås i årene 2014-2016 i samme periode kun 1-2 udbrud per år, mens der i 2017 sås 10 udbrud. Alle udbruddene i 2018 er set i områder, hvor der også er set tilfælde hos mennesker.
Kommentar
Samlet set tyder de mange rapporterede tilfælde af vestnilfeber i 2018 på en betydeligt højere forekomst og dermed smitterisiko end normalt. Der må forventes at ses yderligere tilfælde i de kommende uger og måneder.
Smitte med vestnilfeber sker hovedsageligt ved stik af Culex-myg, den almindelige stikmyg. Rejsende til de berørte områder bør beskytte sig mod myggestik bl.a. ved tildækning af huden og brug af myggebalsam.
Det er vigtigt at behandlende læger overvejer vestnilfeber som en mulig differentialdiagnose hos relevante patienter hjemvendt fra ophold i de berørte områder. Vestnilfeber forekommer om sommeren og i det tidlige efterår. Omkring 80 % af personer der smittes udvikler dog ikke symptomer. De fleste kliniske tilfælde optræder efter en inkubationstid på 3-14 dage og viser sig ved generel sygdomsfølelse, feber og hovedpine. Cirka halvdelen af patienterne udvikler et udslæt i huden. Symptomerne varer typisk i 3-6 dage. Færre end 1 % får alvorligere neuro-invasiv sygdom, typisk i form af hjernebetændelse. Særligt ældre og immunsvækkede personer er i risiko for at udvikle alvorlig sygdom og i sjældne tilfælde at dø af vestnilfeber.
Der kan læses nærmere om den aktuelle situation på ECDC’s hjemmeside.
(L.S. Vestergaard, P. Valentiner-Branth, Afdeling for Infektionsepidemiologi og Forebyggelse)
Læs tidligere numre af EPI-NYT
15. august 2018