Uge 26a+b - 2013
Opdatering af SSI´s forslag til vaccination ved udlandsrejse
EPI-NYT holder sommerferie
Beskyttelse af den gravide rejsende
Opdatering af SSI´s forslag til vaccination ved udlandsrejse
Statens Serum Institut og en referencegruppe har igen i år gennemgået de landespecifikke forslag til forebyggelse af smitsomme sygdomme ved udlandsrejse:
Vaccinationsforslag ved udlandsrejse, EPI-NYT 26b, 2013
Tabellerne med forslag til vaccination og malariaprofylakse til udlandsrejse er uændret fra sidste år, EPI-NYT 27/12. Der er dog nedenstående opdateringer i forhold til vaccination mod gul feber, tuberkulose og japansk encephalitis.
Gul feber
WHO har den 17. maj 2013 meldt ud, at man ikke længere anbefaler rutinemæssig boostning af vaccination mod gul feber hvert 10. år, men at én vaccination regnes for livslang.
Det betyder, at rejsende til et gul feber endemisk område, som tidligere er gul-feber vaccineret, som udgangspunkt ikke længere anbefales revaccineret.
Da der også hidtil har været krav om gul feber vaccination til en række lande, enten ved indrejse fra et gul-feber endemisk område eller for alle rejsende (over 1 år), se www. ssi.dk/rejser, anbefales det fortsat at sikre revaccination til disse lande, indtil det meldes officielt fra det enkelte land, at der ikke længere er et krav om revaccination hvert 10. år.
Tuberkulose
Vaccination mod tuberkulose i form af BCG foreslås fortsat til rejsende til endemiske områder med incidens af TB på > 25/100.000 ved langvarig eller gentagen rejse, dvs. mindst 3-6 måneders eksponeringstid. Der er bedst dokumentation for BGC-vaccinens effekt til børn og unge, og særligt børn, som tager på selv kortere besøg i deres/forældrenes hjemland, og dermed har tæt kontakt til lokalbefolkningen, anbefales vaccineret, hvis tuberkulose forekommer med mindst den ovenfor angivne incidens, se EPI-NYT 26b/13 og www.ssi.dk/rejser (vælg ”sygdomsforekomst” og ”tuberkulose”). Vaccination af voksne langtidsrejsende anbefales ikke rutinemæssigt, men særligt eksponerede, som fx sundhedspersonale, der kommer i kontakt med TB-patienter, kan overvejes vaccineret.
Ved indikation for BCG-vaccination bør denne gives af erfaren vaccinatør, da vaccinen skal gives intradermalt, og subkutan deponering medfører stor risiko for suppurerende absces og for regional lymfeknudesvulst med evt. abscesdannelse herfra.
Japansk hjernebetændelse (JE)
Vaccination mod JE gives aktuelt i form af en vero-celle deriveret JE-vaccine, Ixiaro®, EPI-NYT 25/10. Vaccinen er nu godkendt fra 2-måneders-alderen, EPI-NYT 10/13. Børn i alderen 2 måneder til 3 år gives halv dosis.
Der gives fortsat to doser med 4 ugers interval, og revaccination (”boosting”) efter 12-24 mdr., afhængigt af fortsat eksponering (da allerede efter 12 måneder). Der er nu data der tyder på, at man er beskyttet i 4 år efter første booster dosis. Der foreligger også begrænsede data, der tyder på, at Ixiaro® kan booste tidligere givne (musehjernederiverede) JE-vacciner op til 20 år efter, at sidste vaccine af denne type er givet.
(M. Buhl, Dansk Selskab for Rejsemedicin, S. Thybo, Dansk Selskab for Infektionsmedicin, J. Kurtzhals, Dansk Selskab for Klinisk Mikrobiologi, N.E. Møller, Dansk Selskab for Almen Medicin, L.S. Vestergaard, Dansk Selskab for Tropemedicin & International Sundhed, K. Gade, Dansk Pædiatrisk Selskab, P. H. Andersen, Annette H. Christiansen, Afdeling for Infektionsepidemiologi)
EPI-NYT holder sommerferie
Med mindre særlige forhold gør sig gældende, udkommer EPI-NYT ikke før uge 33. Afdeling for Infektionsepidemiologi ønsker alle en god sommerferie.
(Afdeling for Infektionsepidemiologi)
Beskyttelse af den gravide rejsende
Når gravide rejser til områder, hvor der er øget risiko for infektionssygdomme, udgør nogle af disse en særlig risiko for kvinden selv eller fosteret, fx malaria og rubella. Den gravide bør om muligt beskyttes på samme niveau og indikation som andre rejsende, EPI-NYT 26b/13. Det er derfor vigtigt at vide, hvilke vacciner og hvilken malariamedicin der kan gives sikkert til den gravide, og hvilke der skal undgås.
I tilfælde, hvor der ikke kan tilbydes relevant profylakse, bør den gravide nøje overveje, om rejsen kan undgås eller udskydes til efter fødslen.
Den myndighedsgodkendte produktbeskrivelse (SPC) for de enkelte vacciner vil være vejledende, men kan være mere restriktiv end den videnskabelige evidens tilskriver. For de fleste vacciner vil forudsætningen for at anvende disse være, at den gravide har en konkret øget risiko for eksposition. WHO udgiver publikationen ”International Travel and Health”, www.who.int/ith, hvori risikoafvejningen ved vaccination af den gravide beskrives. WHO anfører også nedenstående generelle forhold for den gravide rejsende.
Generelle forhold for den gravide rejsende
Flyrejse udgør generelt ikke en kontraindikation for gravide med ukompliceret graviditet. Det anbefales, at den gravide efter 28. uge medgives et brev fra læge eller jordemoder med angivelse af forventet fødselsdato (termin), og at graviditeten er forløbet normalt.
Det anbefales ikke at flyve sent i graviditeten, dvs. efter 36. uge for enkeltbarns graviditet og efter 32. uge for flerbørns graviditet. Det anbefales at tjekke reglerne hos det enkelte flyselskab før rejsen. Alle komplicerede graviditeter kræver medicinsk tilladelse til flyrejse.
Venøse tromboser er hyppigere under graviditet, og selv om den absolutte risiko er lille, anbefales det, da de rejsende har trange forhold og er mere stillesiddende i et fly, at gravide under flyrejse længere end 3 timer bærer velpassende støttestrømper.
Rejser, hvor den gravide uden gradvis tilvænning skal sove i højder over 3000 meter over havet eller opholde sig i fjerntliggende områder, frarådes.
Vaccination
Der er sjældent udført randomiserede vaccinestudier, som omfatter gravide. Derfor stammer erfaringer med vaccination af gravide primært fra databaser, som er oparbejdet for de enkelte vacciner, hvori indgår gravide kvinder, som er blevet vaccineret, uden at graviditeten var erkendt på vaccinationstidspunktet, og som derfor følges. Der er også opgørelser fra massevaccinationer, hvor man efterfølgende har set efter komplikationer hos gravide, fx efter gul feber massevaccination.
Inaktiverede vacciner som polysaccharid-, toxoid- og konjugerede vacciner kan gives, hvis der foreligger en konkret risikofyldt eksposition. En sådan eksposition er til stede, hvis gravide rejser til et land, hvortil vaccination normalt anbefales rejsende, EPI-NYT 26b/13. Vacciner, som indeholder levende svækkede virus eller bakterier, udgør en teoretisk risiko for fostret, og bør som udgangspunkt ikke anvendes, tabel 1.
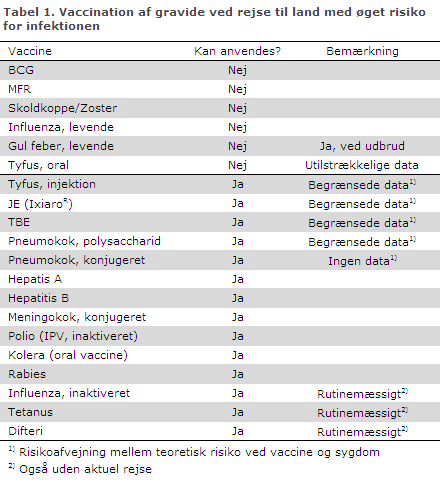
Vacciner som kan gives rutinemæssigt til gravide
Rutinemæssig anvendelse betyder, at vaccinen kan gives til den gravide også uden konkret øget risiko for infektion, dvs. også uden aktuel udlandsrejse.
Vaccine mod tetanus er givet rutinemæssigt til mange millioner gravide som beskyttelse mod neonatal tetanus hos den nyfødte og anbefales rutinemæssigt af WHO. Vaccine mod difteri kan ligeledes gives rutinemæssigt. Revaccination med DiTe-vaccine kan derfor også gives rutinemæssigt, dvs. uanset om den gravide rejser eller ej.
Influenzavaccine kan være indiceret til rejsende i øget risiko for komplikationer ved influenzasygdom, og de cirkulerende stammer kan være forskellige for de to hemisfærer, EPI-NYT 21-22/06. Sæsonvaccinen til den nordlige halvkugle yder derfor ikke nødvendigvis fuld beskyttelse ved rejse til den sydlige halvkugle, hvor influenzasæsonen er i sommerhalvåret. Vaccination anbefales til raske gravide i 2. og 3. trimester samt i hele graviditeten til gravide med medicinske risikofaktorer, der øger risikoen for alvorlig influenza, EPI-NYT 39a/12.
Vacciner som kan gives til gravide før udsættelse for smitte
Hepatitis A vaccine er fremstillet af dræbt virus og kan gives til gravide evt. i kombination med hepatitis B.
Hepatitis B vaccine er fremstillet af dele af virus (HBsAg fremstillet ved rekombinant DNA-teknik) og kan gives, både alene og i kombination med vaccine mod hepatitis A.
Ved kendt eksposition, fx. stiklæsion, bør hepatitis B post-expositions vaccination også gennemføres til ikke-immune, idet der ikke er set fosterskader som følge af vaccination mod hepatitis B.
Rabiesvaccine kan også gives sikkert til gravide, både præ- og posteksposition.
Gul feber vaccine bør normalt undgås. Vaccination anbefales dog til gravide, som rejser til et område med aktuel epidemi, idet risikoen for sygdom i denne situation vurderes at overstige den teoretiske risiko ved vaccination. Hvis en gravid rejser til et område, der kræver dokumentation for gul feber vaccination ved indrejse, udstedes en attest på, at vaccinationen er kontraindiceret (”Undtagelsesattest”). Dette gøres også til ammende kvinder (se nedenfor).
Tyfusvaccine findes som levende svækket oral vaccine og en inaktiveret vaccine til injektion. Ifølge WHO foreligger utilstrækkelige sikkerhedsdata for gravide til den levende svækkede orale vaccine (Vivotif®).
Vaccine mod TBE (TicoVac®) og japansk hjernebetændelse (Ixiaro®) bør teoretisk kunne anvendes, da der er tale om inaktiverede vacciner. Selv om erfaring savnes, kan vaccination med disse foretages, når den gravide er i en kategori af rejsende, hvortil vaccinerne anbefales, men ikke til rutinemæssig booster vaccination.
Kighostevaccine til voksne indgår i flere registrerede vacciner, og SSI har også opnået registrering til voksne af en kighosteholdig boostervaccine, diTekiBooster®. Denne vaccine er registreret til alder 5-55 år og er nu tilgængelig for udlevering.
I lighed med andre inaktiverede vacciner er der ikke data, der antyder, at acellulære kighosteholdige vacciner kan skade fosteret. På grund af stigende forekomst af kighoste blandt voksne, og for at beskytte det ufødte barn indirekte, anbefales i bl.a. USA og England nu rutinemæssig vaccination af gravide med kighosteholdig vaccine i hver ny graviditet, EPI-NYT 15/13. I Danmark anbefales kighosteholdige vacciner indtil videre kun til gravide ved øget risiko for eksposition, herunder erhvervsmæssigt. Ved konkret viden om øget risiko for den gravide rejsende, fx ved ophold i område med aktuel kighosteepidemi, bør revaccination med kighosteholdig vaccine derfor overvejes.
Vacciner som ikke bør gives til gravide
Tuberkulosevaccine må ikke gives til gravide, men vil også sjældent være indiceret.
Kombinationsvaccinen MFR eller enkeltvaccine mod rubella eller mæslinger bør ikke gives til gravide.
For rubellavaccine, som teoretisk skulle være den mest risikable, er der dog aldrig beskrevet fosterskade som følge af viræmi hos mor og foster. Det samme gælder for mæslingevaccinen og den kombinerede MFR-vaccine. Vaccineres en gravid utilsigtet med en levende vaccine, eller bliver kvinden gravid inden for 3 måneder efter vaccination (én måned for MFR-vaccinen MMR VaxPro®), er der derfor ikke indikation for abort.
Skoldkoppevaccinen (Varilrix) bør ikke gives til gravide, men da gravide har øget risiko for komplikationer ved skoldkoppesygdom bør seronegative gravide vaccineres efter fødslen for at sikre immunitet før evt. efterfølgende graviditet.
Vacciner som sædvanligvis ikke er indicerede til gravide
Polysakkaridvaccine mod pneumokokker (Pneumovax®) anbefales ikke som rejsevaccine men kan gives, såfremt den gravide er i øget risiko for invasiv pneumokoksygdom, EPI-NYT 51b/12.
Den konjugerede pneumokokvaccine (Prevenar13®) er ikke registreret til brug i aldersintervallet 18-49 år, som altovervejende omfatter den fødedygtige alder, men Sundhedsstyrelsen yder klausuleret tilskud til samme risiko- og aldersgrupper som for Pneumovax®. Der er ingen data fra anvendelse af 13-valent konjugeret pneumokokvaccine til gravide kvinder.
HPV-vaccine tilbydes via børnevaccinationsprogrammet primært til unge kvinder før den seksuelle debut, men aktuelt også i catch-up program til kvinder op til 27 år. Vaccination er ikke relevant alene i forhold til udlandsrejse, og hvis graviditet opnås inden vaccinationsserien er færdiggjort, bør de resterende vaccinationer udskydes til efter graviditeten.
Amning
Ingen vaccine er kontraindiceret under amning. Da risikoen for overførsel af vaccinevirusstammen til spædbørn fra ammende mødre er sandsynlig, bør gul feber vaccine dog kun gives til ammende mødre på samme indikation som vaccination af gravide.
Malariaprofylakse
Malaria hos den gravide øger risikoen for maternel død, anæmi, abort, dødfødsel og lav fødselsvægt med deraf følgende risiko for neonatal død. Gravide bør derfor advares om risikoen ved rejser til malariaendemiske områder, herunder områder hvor vivax malaria er dominerende. Dette gælder i skærpet grad ved rejser til områder, hvor malariaparasitter er resistent mod de profylaktiske midler, der kan gives til gravide, tabel 2.
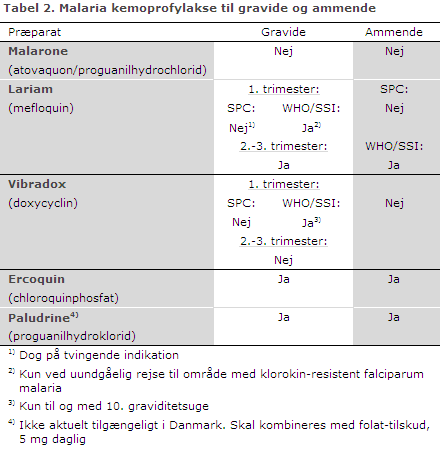
De eneste midler, der er indregistreret i Danmark, og som kan anvendes i hele graviditeten, er klorokin, som hovedsagelig kan anvendes i områder med risiko for vivax malaria, og meflokin. Meflokin har hidtil været frarådet i 1. trimester, men kan anvendes, hvis den gravide insisterer på at rejse til et område med udbredt klorokinresistens, i det risikoen ved malaria langt overstiger den teoretiske risiko ved profylaksen.
Meflokin profylakse bruges generelt sjældent i Danmark pga. risiko for neuropsykiatriske bivirkninger, og der skal gøres en særlig indsats for at sikre sig imod kontraindikationer og sikre, at den gravide har forstået denne risiko, og hvordan hun skal forholde sig til den. Aktuelt har Sundhedsstyrelsen begrænset udlevering af Lariam® til sygehuse og til speciallæger i infektionsmedicin eller klinisk mikrobiologi.
Kombinationen klorokin og proguanil, som har været anvendt i udstrakt grad til gravide, har begrænset forebyggende effekt mod falciparum malaria i næsten alle malariaområder, og proguanil (Paludrine) markedsføres aktuelt ikke i Danmark.
Doxycyklin profylakse kan anvendes i 1. trimester (til og med 10. graviditetsuge), men da det kan give skader af knogle- og tandanlæg fra 5. graviditetsmåned, kræver dette særlig omhyggelig rådgivning, herunder sikker terminsbestemmelse og afklaring af, hvad der gives i perioden på 28 dage efter rejsen.
Gravide er særligt udsatte for myggestik, og ekstra omhyggelig primærprofylakse med (imprægnerede) myggenet og myggeafvisende balsam/repellent er påkrævet. Der foreligger ikke undersøgelser af brugen af picaridin (Autan®) og kun ganske få studier af DEET til gravide. Selv om der ikke er beskrevet konkrete fosterskader, bør brugen af disse stoffer direkte på huden minimeres. Dette gøres ved at anbefale gravide at opholde sig inden døre efter mørkets frembrud. Ved ophold uden døre bruges tøj med lange ærmer og ben, således at kun eksponerede hudområder indsmøres. Tøjet kan med fordel imprægneres med repellent eller insekticid.
På trods af evt. anvendelse til en gravid, anbefales det fortsat, at graviditet bør undgås 1 uge efter doxycyklin, 3 uger efter Malarone og 3 måneder efter meflokin. Hvis graviditet indtræder under brug af kemoprofylakse, er dette dog ikke en indikation for provokeret abort.
(M. Buhl, Dansk Selskab for Rejsemedicin, S. Thybo, Dansk Selskab for Infektionsmedicin, J. Kurtzhals, Dansk Selskab for Klinisk Mikrobiologi, N.E. Møller, Dansk Selskab for Almen Medicin, L.S. Vestergaard, Dansk Selskab for Tropemedicin & International Sundhed, K. Gade, Dansk Pædiatrisk Selskab, P. H. Andersen, Annette H. Christiansen, Afd. for Infektionsepidemiologi)
Opgørelse over individuelt anmeldelsespligtige sygdomme og udvalgte laboratoriepåviste infektioner (pdf)
Læs tidligere numre af EPI-NYT
26. juni 2013